Existen dous tipos de métodos cirúrxicos, os parafusos de placa e os pernos intramedulares. O primeiro inclúe os parafusos de placa xerais e os parafusos de placa de compresión do sistema AO, e o segundo inclúe os pernos retrógrados ou retrógrados pechados e abertos. A elección baséase no lugar específico e no tipo de fractura.
A fixación intramedular con pasador ten as vantaxes dunha pequena exposición, menos desgaste, fixación estable e sen necesidade de fixación externa, etc. É axeitada para fracturas de fémur de 1/3 medio e 1/3 superior, fracturas multisegmentarias e fracturas patolóxicas. Para a fractura de 1/3 inferior, debido á gran cavidade medular e á gran cantidade de óso esponxoso, é difícil controlar a rotación do pasador intramedular e a fixación non é segura; aínda que se pode reforzar con parafusos, é máis axeitada para parafusos de placa de aceiro.
I Fixación interna aberta para fractura da diáfisis femoral con cravo intramedular
(1) Incisión: Realízase unha incisión femoral lateral ou posterior lateral centrada no lugar da fractura, cunha lonxitude de 10-12 cm, que atravesa a pel e a fascia ancha e revela o músculo femoral lateral.
A incisión lateral realízase na liña entre o trocánter maior e o cóndilo lateral do fémur, e a incisión cutánea da incisión lateral posterior é a mesma ou lixeiramente posterior, coa principal diferenza de que a incisión lateral divide o músculo vasto lateral, mentres que a incisión lateral posterior entra no intervalo posterior do músculo vasto lateral a través do músculo vasto lateral (Fig. 3.5.5.2-1, 3.5.5.2-2).
A incisión anterolateral, pola súa banda, realízase a través da liña que vai desde a espiña ilíaca anterior superior ata o bordo externo da rótula, e accédese a ela a través do músculo femoral lateral e do músculo recto femoral, o que pode lesionar o músculo femoral intermedio e as ramas nerviosas do músculo femoral lateral e as ramas da arteria rotadora femoral externa, polo que raramente ou nunca se usa (Fig. 3.5.5.2-3).
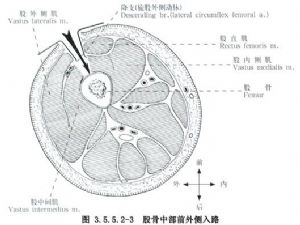
(2) Exposición: Separar e tirar do músculo femoral lateral cara adiante e introducilo no seu intervalo co bíceps femoral, ou cortar e separar directamente o músculo femoral lateral, pero o sangrado é maior. Cortar o periósteo para revelar os extremos rotos superior e inferior da fractura do fémur, e revelar o alcance na medida en que se poida observar e restaurar, e desfacer os tecidos brandos o menos posible.
(3) Reparación da fixación interna: aduza a extremidade afectada, expoña o extremo roto proximal, insira a agulla intramedular de flor de ciruelo ou en forma de V e intente medir se o grosor da agulla é o axeitado. Se hai un estreitamento da cavidade medular, pódese usar o expansor da cavidade medular para reparar e expandir correctamente a cavidade, para evitar que a agulla non poida entrar e non se poida sacar. Fixe o extremo roto proximal cun soporte para ósos, insira a agulla intramedular retrógradamente, penetre no fémur desde o trocánter maior e, cando o extremo da agulla empurre a pel, faga unha pequena incisión de 3 cm no lugar e continúe inserindo a agulla intramedular ata que quede exposta fóra da pel. A agulla intramedular retírase, rediríxese, pásase a través do forame desde o trocánter maior e logo insírese proximalmente ao plano da sección transversal. As agullas intramedulares melloradas teñen extremos pequenos e redondeados con orificios de extracción. Entón non hai necesidade de tirar cara a fóra nin cambiar a dirección, e a agulla pódese sacar e logo introducir unha vez. Alternativamente, a agulla pódese inserir retrógrada cun pasador guía e expoñer fóra da incisión trocantérica maior, e despois pódese inserir o pasador intramedular na cavidade medular.
Restauración adicional da fractura. A aliñación anatómica pódese conseguir usando a palanca do pasador intramedular proximal xunto co pivote da palanca ósea, a tracción e o remate da fractura. A fixación conséguese cun soporte óseo e, a continuación, o pasador intramedular impúlsase de xeito que o orificio de extracción do pasador se dirixa posteriormente para adaptarse á curvatura femoral. O extremo da agulla debe chegar á parte apropiada do extremo distal da fractura, pero non a través da capa de cartilaxe, e o extremo da agulla debe deixarse a 2 cm fóra do trocánter para que se poida retirar máis tarde (Fig. 3.5.5.2-4).
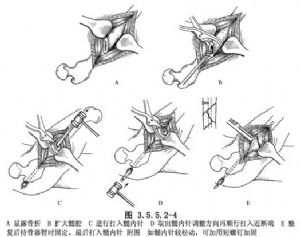
Despois da fixación, intente o movemento pasivo da extremidade e observe calquera inestabilidade. Se é necesario substituír a agulla intramedular máis grosa, pódese retirar e substituír. Se hai un lixeiro afrouxamento e inestabilidade, pódese engadir un parafuso para reforzar a fixación. (Fig. 3.5.5.2-4).
Finalmente, lavouse a ferida e pechouse por capas. Colócase unha bota de xeso antirotación externa.
Fixación interna con parafuso de placa II
A fixación interna con parafusos de placa de aceiro pódese empregar en todas as partes do vástago femoral, pero o terzo inferior é máis axeitado para este tipo de fixación debido á ampla cavidade medular. Pódese empregar unha placa de aceiro xeral ou unha placa de aceiro de compresión AO. Esta última é máis sólida e está fixada firmemente sen fixación externa. Non obstante, ningunha delas pode evitar o papel de enmascaramento de tensión e cumprir co principio de igual resistencia, que cómpre mellorar.
Este método ten un maior rango de pelado, máis fixación interna, afecta a cicatrización e tamén ten deficiencias.
Cando faltan condicións de clavija intramedular, a curvatura medular da fractura antiga ou unha gran parte da infranqueable e o terzo inferior da fractura son máis adaptables.
(1) Incisión femoral lateral ou lateral posterior.
(2)(2) Exposición da fractura e, dependendo das circunstancias, debe axustarse e fixarse internamente con parafusos de placa. A placa debe colocarse no lado de tensión lateral, os parafusos deben atravesar o córtex en ambos os dous lados e a lonxitude da placa debe ser de 4 a 5 veces o diámetro do óso no lugar da fractura. A lonxitude da placa é de 4 a 8 veces o diámetro do óso fracturado. As placas de 6 a 8 orificios úsanse habitualmente no fémur. Os grandes fragmentos de óso conminuto pódense fixar con parafusos adicionais e pódese colocar un gran número de enxertos óseos ao mesmo tempo no lado medial da fractura conminuta. (Fig. 3.5.5.2-5).
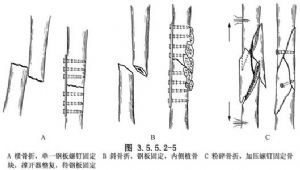
Enxágüe e peche por capas. Dependendo do tipo de parafusos de placa empregados, decidiuse se aplicar ou non unha fixación externa con xeso.
Data de publicación: 27 de marzo de 2024










